2週間後、E病院外来にて
T医師
「Aさん、先日は御苦労さまでした。針の部分はどうですか?大丈夫でした?」
Aさん
「お陰さまで、特に痛くもありません。テープを剥がした直後には、テープ負けが少しありましたけど、もうすっかり良くなりました。ところで、結果はどうだったのでしょうか?」
T医師
「それでは、結果をお渡しします。」
そう、言いながらT医師は、「病理組織検査報告書」と書かれた紙を渡しながら、
「ここに記載してある様に、乳癌でした。ただ幸いなことに非浸潤性乳管癌です。」
Aさん (少なからずショックを受けながらも、気を取り直して)
「乳癌ですか。これからどうなるのでしょうか? それと、その非浸潤性乳管癌 注1)というのは、どういう意味ですか?」
T医師
「それでは、順番にお話しますね。まずは、非浸潤性乳管癌から説明しましょう。簡単に言えば、まだ浸潤する前の非常に早期の段階、ステージで言うと0期にあたります。0⇒1⇒2⇒3⇒4とステージは進行 注2)していきますが、一番早期の段階です。」
Aさん (いくらか落ち着いてきた様子)
「早期と聞いて、ほっとしました。だけど、癌というと転移とか再発とか心配だわ。どうしたらいいのかしら。」
T医師
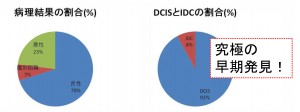
「正確に言うと、今回行ったST-MMTも針生検の一種 注3)なので病変の一部での評価なので最終的に手術をして病変全体を評価した上でステージが確定するのですが、私の過去のデータ 注4)ではST-MMTで発見した乳癌の92%が非浸潤癌でした。非浸潤癌は癌細胞が乳管内にとどまっているので転移の可能性はありません。将来的な再発リスクも極めて低く、究極的な早期発見と言えます。
それで早期乳癌の肝(キモ)は、とにかく手術により病巣を確実に切除すること 注5)これに尽きます。
Aさん
「少しずつ解ってきました。 具体的にはどのように進めていけばいいかしら。」
T医師
「術式の決定には、拡がり診断が必要です。(私の経験では)あなたのように、石灰化が唯一の所見であり、超音波でしこりが不明な場合には、CTやMRIでも所見が乏しいことが殆どなのですが、念のためCTは撮影しておいた方がいいでしょう。CTは乳腺内の拡がり診断目的だけでなく、全身の確認も兼ねています。 CTで広範な広がりの所見が無ければ乳房温存術でいいと思います。ただ術後放射線治療は必要です。」
Aさん
「良く解りました。それではCTは、いつ撮れますか?」
T医師
電子カルテを操作しながら、
「一番早くて2日後の○月×日の午後4時に予約が入りますよ。どうしますか?」
Aさん
「お願いします。自分の体のことだから最優先します。」
T医師
頷きながら、
「それがいいですね。CTは当日に少し待ってもらえば結果がでますので、その日にCT結果をお話ししたうえで、手術内容の詳細な説明と日程を決めましょう。」
Aさん
「よろしくお願いします。」
自宅で
夫Bさん(Aさんの顔色を窺いながら)
「結果はどうだった。仕事中も結構気になっていたよ。」
Aさん
「癌だったわ。でも先生の話によると、非浸潤性乳管癌といって凄く早期だからきちんと治療をすれば治るって言われたわ。」
夫Bさん
ショックを受けながらも、妻を気遣い元気づけるように、
「そうか。でも早期発見っていうことなら幸運と思わなくちゃね。俺も協力するから頑張ろう」
Aさん(優しい御主人の言葉に励まされ、少し涙ぐみながら)
「頑張るわ」
2日後、E病院外来にて
CT撮影後、Aさん夫妻は診察室に入る。
T医師
「ご苦労様でした。」
ご主人を見ながら
「はじめまして、ご主人ですね。よろしくお願いします。」
夫Bさん
「こちらこそ、よろしくお願いします。 CTの結果はどうでしたか? それと非浸潤性乳管癌について、私にも説明お願いします。」
T医師
「解りました。それではまずCT結果からお話しします。」
電子カルテで、CT画面を操作しながら
「これが、右乳腺ですが、ご覧のように全く所見はありません。」
夫Bさん
「CTで所見が無いというのに、癌があるってどう理解すればいいのですか?」
T医師
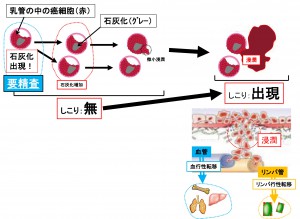
「非浸潤性乳管癌の説明も兼ねてお話しします。授乳の際に作ったミルクは乳管という管を通って乳頭まで運ばれます。この乳管の細胞が癌化して、この管の中に増殖します。
この状態が非浸潤性乳管癌です。この時期は癌細胞は管の中に存在するので、(この管の外に存在する)血管やリンパ管に入り込むことはできません。つまり転移は起こりません。
また、「しこり」を形成していないのでCTで病変がはっきりしない事も多いのです。ただ非浸潤性乳管癌でも、病変が広範囲となり拡張した乳管の集合としてCTなどで「しこり様」に見える事もあります。今回はマンモグラフィーでの石灰化所見と併せ、病変範囲は狭いと判断します。またCTでは肺や肝臓など全身チェックも兼ねていますがこちらにも異常はありませんでした。」
Aさん(説明に、ほっとしながら)
「病変が狭いということは、乳房を残せるということですか?」
T医師
「その通りです。病変部分を(2cm程)マージンをとって部分切除します。それとセンチネルリンパ節生検も行います。」
夫Bさん
「センチネルリンパ節生検については、ネットで少し見ていました。転移がなければリンパ節を全く摘出しない。ということですよね。」
T医師
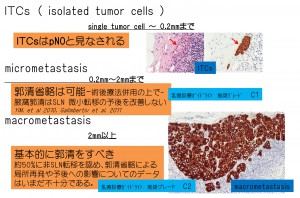
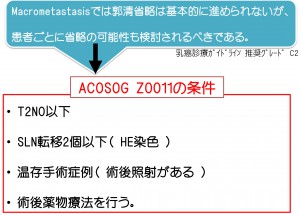
「正確にお話ししますと、センチネルリンパ節とは、乳腺からのリンパ管が最初に到達するリンパ節であり、色素により同定します。腋の下に小切開を置くと、最も浅いリンパ節として認識できます。これを摘出して迅速病理診断を行います。その結果転移無であれば、そこで終了しますし、転移有となれば追加郭清します。ただ転移有と判断された時の取り扱い(追加でリンパ節を摘出するかどうか)は未だ学会でも議論のでているところであり、現時点でのガイドライン 注6)に従っています。センチネルリンパ節生検の肝(キモ)は“如何に、無駄なリンパ管損傷を防ぎ、術後の患肢浮腫のリスクを減らせるか?”です。ただ、転移がなくてもセンチネルリンパ節を最低1個は取っていることを御理解ください。」
夫Bさん
「良く解りました。術後の治療は何かありますか?放射線とか抗癌剤って耳にしますが。」
Aさん
「抗癌剤って、髪の毛が抜けなり吐き気がしたりして大変っていいますよね。」
T医師
「術後、必ず行うのは放射線です。抗癌剤の適応は無いでしょう。抗癌剤はある一定以上の大きさを持った浸潤癌であり、かつホルモン療法が効きにくいなどのが適応条件ですが、現時点でその可能性は、ほぼありません。 ホルモン療法の可能性はありますが、それは術後病理組織検査結果が全て判明した時点で改めて相談しましょう。
話を整理しますと、術後放射線療法は間違いなく行います。ホルモン療法は術後相談しますが、抗癌剤は予定していません。」
Aさん(抗癌剤をしないことに、安堵しながら)
「放射線も、脱毛するのですか?」
T医師
「放射線は局所療法です。効果も副作用も照射する部位のみにあります。今回は術後の右乳房のみに照射するので右乳房のみにしか副作用は起こりません。副作用は右乳房皮膚が日焼けの様に一時的に赤くなるだけです。他にあるとすれば放射線肺臓炎ですが極めてまれです。頭に照射すれば脱毛しますが、乳房に照射しているのに頭髪に影響がでることは全くありません。安心してください。」
夫Bさん、Aさん
「良くわかりました。これで前向きに治療にむかえます。手術時期についてなのですが、急いだ方がいいでしょうか?」
T医師
「凄く急ぐ必要はありません。ただ、せっかくの早期発見ですから早いに越したことはありません。当院では一番早くて2週間後の△月□日で対応できますが、どうしましょうか?」
Aさん(頭の中でカレンダーを捲りながら)
「あ、でもM男の授業参観が…」
夫Bさん
「大丈夫、俺が仕事を調整して何とかするから。それよりも体が大事だよ。最優先しようよ。」
Aさん(夫Bさんを頼もしく感じながら)
「ありがとう。そうよね。その日でお願いします。」
夫Bさん
「入院期間はどの位ですか?1週間位でしょうか?」
T医師
「そんなには必要ありません。当院では前日入院で術後2日目退院、計4日間です。」
夫Bさん(驚いた表情で)
「えっ、そんなに短くていいのですか?」
T医師
「私は正確な手術をモットーとしています。正確な手術をすれば出血もなく結果として短時間で体に負担のない手術となります。余計な(ドレナージ)チューブも必要ありません。手術時間は40分位です。手術翌日にはぴんぴんしてますよ。」
Aさん
「ありがとうございます。その位なら留守をあなたに任せても安心ね。」
夫Bさん
笑いながら、そして頼もしく、右手でお腹を1回たたき
「任せてよ。子供たちに“パパの料理の方が好き!”って言われても知らないぞ」
これで石灰化3部作を終わります。
石灰化について理解していただけたでしょうか。
●後日、石灰化番外編「手術、そして術後」をお送りします。
注1)非浸潤性乳管癌 乳管の中に発生した癌細胞が乳管内で増殖してはいるが、乳管内にとどまっている状態、時間が経過すると、いずれ乳管を破って癌細胞が僅かに浸潤(この時期を微小浸潤といいます)、更に時間が経過すると浸潤した癌細胞が「しこり」を形成して一般的な「浸潤癌」となります。
注2)乳癌のステージ0期:非浸潤癌
1期:腫瘍(浸潤部分)大きさが2cm未満でリンパ節転移なし
2~3期:腫瘍の大きさとリンパ節転移の程度で分ける
4期:遠隔転移(骨、肺、肝などの転移)がある場合
注3)局所麻酔後に、皮膚表面から針を刺して組織の一部を採取する検査である。マンモトームも針生検の一種であるが、一般に針生検というとマンモトーム生検ではなく、ばね式針生検(CNB:core needle biopcy)のことを指す。ばね式針生検が針の通り道しか採取できないのに対し、マンモトーム生検では、採取する際に吸引圧をかけることにより多くの組織採取が可能となり、診断能力が格段に高いのが特徴です。
注4)私の過去のマンモトーム(2005/1/25 – 2013/5/14)1084症例での成績 23%で癌の診断でしたが、その実に92%が非浸潤性乳管癌です。
注5)手術に替わる局所治療として、今までラジオ波や冷凍凝固など考えられてきました が、どれも再発率が高く安全とは言えません。(臨床試験としてのみ許容されている)
6)センチネルリンパ節の取り扱いであるが、センチネルリンパ節に転移を認めなければ郭清省略することは、ほぼ浸透しています。微小転移(転移巣が2mm未満)でも省略されることもほぼコンセンサスが得られています。今議論となっているのは、肉眼的転移(転移巣が2mm以上)を認めた際の省略できる症例の絞り込みです。
石灰化3部作 番外編
<手術、そして術後>
石灰化3部作 番外編
「手術、そして術後」
はこちらをクリックしてください。
石灰化で悩んでいませんか?
あなたは医師の説明に満足ですか? 本当に経過観察でいいの?
「良悪を区別できない石灰化」の2割が癌です。早期発見のチャンスを逃してはいけません。
江戸川病院 乳腺センター長の田澤です。
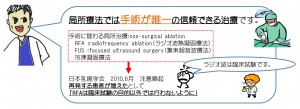
私は自身で1000件以上のステレオガイド下マンモトーム(※)の経験があり、
「石灰化は乳癌早期発見の最大のチャンス」 という確信を持っています。
是非、江戸川病院でステレオガイド下マンモトームを受けて下さい。
※『ステレオガイド下マンモトーム』 石灰化をターゲットとした吸引式針生検検査
石灰化に対する「唯一の信頼おける精密検査」
ステレオガイド下マンモトーム はこちらをクリックしてください。
石灰化の診療 はこちらをクリックしてください。
江戸川病院 乳腺外科 はこちらをクリックしてください。